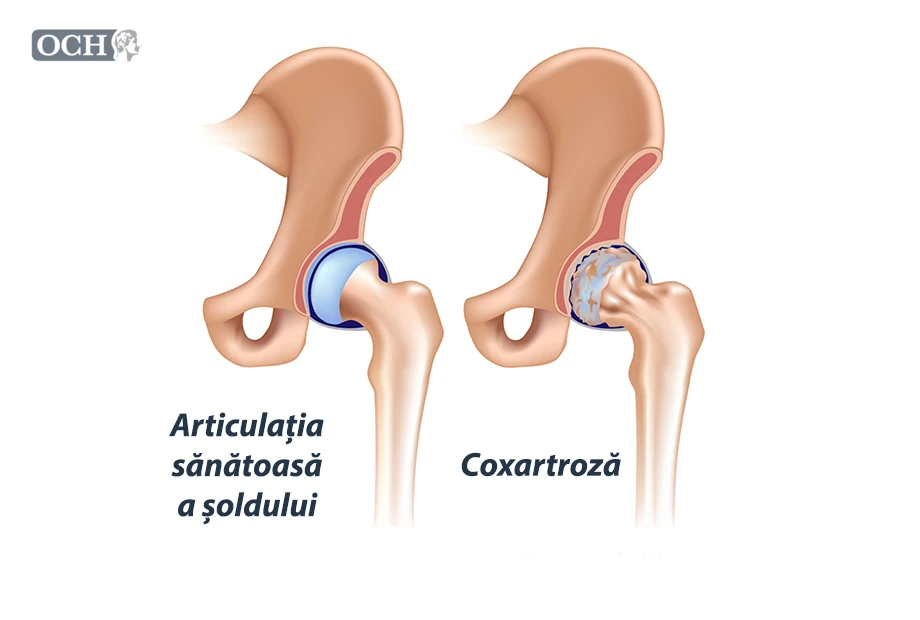
Articulația șoldului (dintre bazin și coapsă) este o articulație puternică și complexă, care susține întreaga greutate a corpului, cu rol cheie în statică și locomoție. Este formată din capul femural (cu formă sferică) și o cavitate concavă la nivelul bazinului (acetabulul). Între cele două componente osoase, există un strat protector, cartilajul, care acționeză ca un tampon, având rol în asigurarea unei mișcări uniforme.
Coxartroza este degradarea progresivă, lentă și ireversibilă a cartilajului șoldului și apariția ciocurilor osoase (osteofite). Mișcările șoldului devin dureroase și tot mai limitate; apariția osteofitelor reprezintă un obstacol fizic în plus, care va invalida funcția mecanică a articulației.
Coxartroza poate fi primară sau secundară. Coxartroza primară apare la persoanele care au peste 60 de ani.
Boala are o progresie lentă, afectează, de regulă, ambele șolduri (deși nu e o regulă universal valabilă) și reprezintă aproape jumătate din cazurile de coxartroză. Sexul feminin e mai afectat de această boală degenerativă decât cel masculin. Pacientul are perioade bune, fără dureri și mari dificultăți de mișcare, și perioade de acutizare, de săptămâni sau luni, când durerea poate să fie severă.
Coxartroza secundară apare ca urmare a unor cauze specifice: defecte congenitale, moștenire genetică, traumatisme, obezitate, sedentarism, inflamații datorate altor boli.
La Ovidius Clinical Hospital se realizează artroplastia de șold, în condiții de siguranță
Simptome ale coxartrozei:
• Durere în zona inghinală și/sau fesieră, cu iradiere pe coapsă (de regulă e primul semn de boală) și care apare în general la mers. Odată cu progresia bolii, durerea devine permanentă.
• Scădere a mobilității – în mod normal, articulația șoldului are o gamă largă de mișcări, însă coxartroza va face dificilă, în timp, întinderea piciorului în spate, rotația lui internă, desfacerea picioarelor.
• Rigiditate – încep să devină tot mai dificile activități din rutina obișnuită: aplecatul, urcatul, coborâtul etc. Repausul înrăutățește situația, căci șoldul se rigidizează prin inactivitate; de exemplu, datul jos din pat dimineața, ori ridicatul dintr-un fotoliu pot să fie activități dureroase.
• Șchiopătat – bolnavul încearcă să nu mai pună presiune pe șoldul afectat și apare descentrarea mersului.
Destul de frecvent, pacientul „duce boala pe picioare” și ajunge târziu la ortoped, iar afecțiunea e în stadiu avansat și s-a cronicizat. Ideal, pacientul se prezintă la medic de la primele semne și simptome. Medicul va stabili diagnosticul pe baza simptomelor și examenului clinic; o simplă radiografie de bazin va arăta prezența artrozei și gradul de severitate. Mai rar, dacă e necesar, se va apela la investigații de tip RMN, CT.
Citiți despre intervențiile de endoprotezare efectuate la OCH
Pentru tratarea afecțiunii, dacă artroza nu e foarte avansată, se va merge pe tratament nechirurgical – gimnastică medicală și fizioterapie. Sfatul specializat al kinetoterapeutului e bine-venit, căci în felul acesta exercițiile vor fi personalizate pentru fiecare pacient în parte; aceste exerciții au ca scop îmbunătățirea / păstrarea mobilității și a echilibrului. Pentru managementul durerii, se indică fizioterapie și medicație specifică. Pentru pacientul cu artorză, care evită mișcarea din pricina durerii, înotul, gimnastica medicală și bicicleta eliptică sunt variante care exclud stresul suplimentar al șoldului. E important, ca în cazul multor afecțiuni, ca bolnavul să își păstreze greutatea sub control.
În cazul în care artroza este dată de un tip de nealiniere, pantofii ortopedici pot să ajute la corectarea asimetriei și la atenuarea simptomelor.
De asemenea, folosirea ajutătoarelor la mers (cadru / baston / cârje) scade presiunea la nivelul șoldului.
E de precizat aici și pericolul dat de terapia durerii – bolnavul, în timp, devine dependent de antiinflamatoare și poate să ajungă să le consume în exces.
În cazul în care cartilajul este în mod semnificativ afectat, iar durerea e persistentă, atât ziua cât și noaptea (coxartroză de gradul 3), deja se poate vorbi de necesitatea unei intervenții chirurgicale.
Artroplastia de șold este intervenția chirurgicală prin care se înlocuiește articulația deteriorată, prin proteză artificială din două piese, una pentru bazin și una pentru femur. Această intervenție elimină durerea, îmbunătățește capacitatea de a merge și crește calitatea vieții pacientului. Protezele pot fi cimentate sau necimentate și au o durată mare de viață. Protezele cimentate sunt fixate de os și recomandate persoanelor în vârstă. Ele permit sprijinirea pe piciorul operat a doua zi după intervenția chirurgicală. Protezele necimentate au suprafețe poroase în care pătrunde și crește osul după implantare. Ele oferă o fixare secundară foarte bună. Materialele folosite sunt biocompatibile, rezistente, cu o bună capacitate de alunecare.
Beneficiul tratamentului de recuperare preoperator în artoplastii
Înainte de a se efectua o artroscopie de șold, pacientul trebuie să facă un examen medical complet: analize de sânge și urină, electrocardiogramă, radiografie pulmonară, verificarea și pregătirea pielii (ca să nu existe infecții sau iritații la nivelul locului de intervenție). Persoanele supraponderale trebuie să mai piardă din greutate.
Orice boală cronică trebuie ținută sub control prin medicație și e necesar un consult la specialistul cu care pacientul colaborează pentru problema medicală respectivă (cardiacă, urologică, nefrologică, diabetologică etc.).
Se recomandă un consult stomatologic, care să excludă și cea mai mică posibilitate de infecție postoperatorie (problemele stomatologice majore vor fi rezolvate înainte de artroplastie).
Stomatologia de la Ovidius Clinical Hospital poate asigura sănătatea dentară a pacienților.
Pacientul trebuie să fie conștient de faptul că după intervenție se va deplasa cu cârjă sau cadru și va avea nevoie de ajutor timp de câteva săptămâni pentru activități curente, precum baie, gătit, cumpărături. Totodată, în spațiul de locuit, în perioada de recuperare e indicat să existe: balustradă de siguranță la scări, bară de sprijin la toaletă și duș, plus înălțător pentru toaletă și scaun stabil pentru baie, îndepărtarea covoarelor, ajustarea înălțimii la scaune, bancheta mașinii, pat.
Intervenția chirurgicală se va discuta cu medicul ortoped, iar medicul anestezist va decide cea mai bună formă de anestezie. Operația durează 1-2 ore, iar tehnica chirurgicală este minim invazivă, așadar inciziile sunt mici, iar mobilizare după intervenție se face rapid. Recuperarea durează 3-6 săptămâni și e însoțită de recomandări specifice din partea medicului.

Pentru diagnostic și cele mai bune opțiuni de tratament pentru dumneavoastră, programați-vă la medicii OCH. Noi credem în dreptul pacientului la sănătate și contribuim la îndeplinirea acestui crez prin profesionalism dublat de aparatură de top.